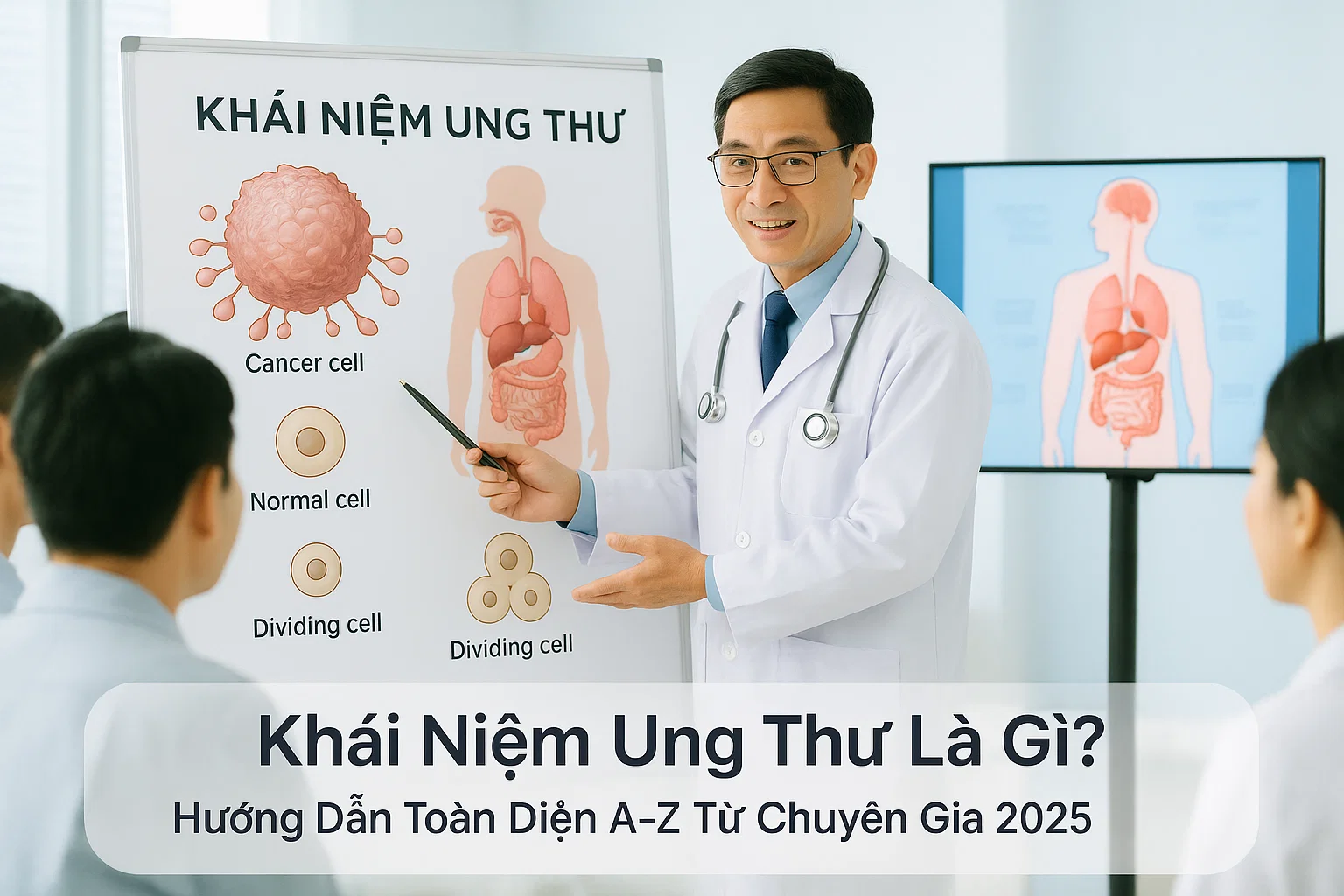
lối sống không lành mạnh (35-40%), tác nhân sinh học như virus và vi khuẩn (15-20%), và các yếu tố nội tiết tố. Hiểu rõ nguyên nhân giúp chúng ta phòng ngừa hiệu quả tới 70% các trường hợp ung thư có thể kiểm soát được.
Tổng Quan Nguyên Nhân Ung Thư - Hiểu Đúng Để Phòng Ngừa Hiệu Quả
Định Nghĩa Khoa Học: Ung Thư Hình Thành Như Thế Nào?
Ung thư xảy ra khi tế bào bình thường bị biến đổi DNA và mất khả năng kiểm soát tăng trưởng. Quá trình này gọi là "ung thư hóa" (carcinogenesis), bắt đầu từ tổn thương gen kiểm soát phân chia tế bào như gen p53, BRCA1, và BRCA2.
Theo Tổ chức Y tế Thế giới (WHO) 2025, toàn cầu ghi nhận hơn 20 triệu ca mắc ung thư mới mỗi năm. Tại Việt Nam, Viện Ung bướu Quốc gia báo cáo khoảng 180.000 ca mắc mới và 120.000 ca tử vong do ung thư hàng năm. Các loại ung thư phổ biến nhất tại Việt Nam là ung thư gan (23.7%), phổi (16.2%), và vú (12.1%).
Tế bào ung thư có đặc điểm tự sản sinh tín hiệu tăng trưởng, bỏ qua tín hiệu dừng phân chia, và có khả năng xâm lấn, di căn sang các cơ quan khác. Quá trình từ tế bào bình thường trở thành ung thư thường kéo dài 10-20 năm, tạo cơ hội vàng cho việc phát hiện sớm và can thiệp kịp thời.

13 Nhóm Nguyên Nhân Chính Được Y Khoa Xác Nhận
Bệnh ung thư xảy ra là do tác động phối hợp của nhiều yếu tố, được phân loại thành hai nhóm chính:
Yếu tố nội sinh (không kiểm soát được - 30%):
1. Di truyền và đột biến gen (5-10%)
2. Tuổi tác và lão hóa tế bào (15-20%)
3. Hormone nội tiết tố (5-8%)
4. Hệ miễn dịch suy yếu (2-5%)
Yếu tố ngoại sinh (có thể kiểm soát - 70%):
5. Thuốc lá và các sản phẩm tobacco (25-30%)
6. Ô nhiễm môi trường (10-15%)
7. Chế độ ăn uống không lành mạnh (20-25%)
8. Virus, vi khuẩn, ký sinh trùng (15-20%)
9. Béo phì và thiếu vận động (10-15%)
10. Stress mãn tính (5-8%)
11. Tiếp xúc phóng xạ (3-5%)
12. Hóa chất công nghiệp (5-8%)
13. Rượu bia và chất kích thích (3-6%)
Nghiên cứu của Viện Ung thư Quốc gia Hoa Kỳ (NCI) 2024 khẳng định 70% các ca ung thư có thể phòng ngừa thông qua thay đổi lối sống. Điều này tạo niềm hy vọng lớn cho chiến lược phòng chống ung thư cộng đồng.
Tại Sao Hiểu Nguyên Nhân Là Chìa Khóa Phòng Ngừa
Hiểu biết chính xác về nguyên nhân ung thư giúp chúng ta áp dụng nguyên tắc "phòng bệnh hơn chữa bệnh" một cách hiệu quả. Chi phí điều trị ung thư tại Việt Nam trung bình 200-500 triệu đồng/ca, trong khi chi phí tầm soát và phòng ngừa chỉ 2-5 triệu đồng/năm.
Các quốc gia thành công trong giảm tỷ lệ ung thư như Phần Lan (giảm 67% ung thư phổi nhờ cấm thuốc lá), Australia (giảm 75% ung thư cổ tử cung nhờ tầm soát và vắc-xin HPV), và Nhật Bản (giảm 45% ung thư dạ dày nhờ điều trị H.pylori) đều áp dụng chiến lược phòng ngừa dựa trên hiểu biết nguyên nhân.
Theo nghiên cứu dài hạn của Đại học Harvard trên 90.000 phụ nữ (2023), những người áp dụng lối sống lành mạnh có nguy cơ mắc ung thư giảm 42% so với nhóm đối chứng. Điều này chứng minh tầm quan trọng của việc kiểm soát các yếu tố nguy cơ có thể thay đổi.
Nhóm Nguyên Nhân Nội Sinh - Từ Gen Đến Hormone
Yếu Tố Di Truyền - Khi Gen "Phản Bội"
Chỉ 5-10% trường hợp ung thư có nguồn gốc di truyền rõ ràng, nhưng đây là nhóm nguyên nhân có tầm quan trọng đặc biệt. Các hội chứng ung thư gia đình phổ biến bao gồm:
Gen BRCA1 và BRCA2: Đột biến hai gen này làm tăng nguy cơ ung thư vú lên 45-65% và ung thư buồng trứng lên 35-45%. Tại Việt Nam, tần suất đột biến BRCA trong dân số khoảng 0.2-0.5%, tương đương châu Á.
Hội chứng Lynch: Do đột biến gen MLH1, MSH2, MSH6, PMS2, gây ung thư ruột già di truyền (80% nguy cơ mắc bệnh) và ung thư nội mạc tử cung (40-60% nguy cơ). Việt Nam có khoảng 1/300 người mang đột biến này.
Gen p53: Được gọi là "người bảo vệ genome", đột biến p53 xuất hiện trong 50% các loại ung thư. Li-Fraumeni syndrome do đột biến p53 dòng tế bào sinh dục gây nhiều loại ung thư ở độ tuổi trẻ.
Câu chuyện của diễn viên Angelina Jolie năm 2013 đã làm thay đổi quan điểm toàn cầu về phẫu thuật dự phòng. Sau khi phát hiện mang đột biến BRCA1 với 87% nguy cơ ung thư vú và 50% nguy cơ ung thư buồng trứng, cô đã thực hiện cắt bỏ vú và buồng trứng dự phòng, giảm nguy cơ xuống dưới 5%.
Tại Phòng Khám Đa Khoa Công Nghệ Cao Sài Gòn Medik, chúng tôi cung cấp tư vấn di truyền học ung thư cho những gia đình có:
-
Từ 2 người trở lên mắc ung thư cùng loại
-
Ung thư xuất hiện ở độ tuổi dưới 50
-
Một người mắc nhiều loại ung thư
-
Ung thư hiếm gặp hoặc ở giới tính không thường gặp
Hormone Nội Tiết Tố - "Thủ Phạm" Thầm Lặng
Hormone đóng vai trò quan trọng trong 15-20% các ca ung thư, đặc biệt ở phụ nữ. Bệnh ung thư xảy ra là do sự mất cân bằng hormone trong thời gian dài.
Estrogen và ung thư vú: Tiếp xúc estrogen kéo dài làm tăng nguy cơ ung thư vú. Yếu tố nguy cơ bao gồm kinh nguyệt sớm (dưới 12 tuổi), mãn kinh muộn (sau 55 tuổi), không sinh con hoặc sinh con muộn (sau 30 tuổi). Nghiên cứu của Bệnh viện K Hà Nội (2023) cho thấy phụ nữ Việt Nam có kinh nguyệt sớm tăng nguy cơ ung thư vú 1.3 lần.
Testosterone và ung thư tuyến tiền liệt: Nam giới có nồng độ testosterone cao có nguy cơ ung thư tuyến tiền liệt tăng 18%. Việc sử dụng testosterone bổ sung ở nam giới trên 50 tuổi cần được giám sát chặt chẽ.
IGF-1 (Insulin-like Growth Factor): Nồng độ IGF-1 cao làm tăng nguy cơ ung thư ruột già 49%, ung thư tuyến tiền liệt 25%, và ung thư vú 17%. Chế độ ăn nhiều đạm động vật và ít chất xơ làm tăng IGF-1.
Liệu pháp hormone thay thế (HRT) ở phụ nữ mãn kinh cần được cân nhắc kỹ lưỡng. Women's Health Initiative Study với 160.000 phụ nữ cho thấy HRT kết hợp tăng nguy cơ ung thư vú 24% nhưng giảm nguy cơ ung thư ruột già 37%. Quyết định sử dụng HRT cần dựa trên đánh giá cá thể hóa nguy cơ-lợi ích.
Tuổi Tác Và Suy Giảm Miễn Dịch
Tuổi tác là yếu tố nguy cơ không thể thay đổi quan trọng nhất. 77% ca ung thư được chẩn đoán ở người trên 55 tuổi. Tại Việt Nam, tuổi trung bình mắc ung thư là 58 tuổi nam và 54 tuổi nữ.
Cơ chế lão hóa tế bào: Theo thời gian, DNA tích lũy tổn thương do các gốc tự do, tia UV, hóa chất. Hệ thống sửa chữa DNA suy giảm, tế bào mất khả năng kiểm soát phân chia. Telomere (đoạn đầu nhiễm sắc thể) ngắn dần, dẫn đến bất ổn di truyền.
Suy giảm miễn dịch theo tuổi (Immunosenescence): Hệ miễn dịch "già đi", giảm khả năng nhận biết và tiêu diệt tế bào ung thư. Tế bào T, B, và NK (Natural Killer) hoạt động kém hiệu quả. Viêm mãn tính tăng (inflammaging) tạo môi trường thuận lợi cho ung thư phát triển.
Nghiên cứu của Viện Nghiên cứu Ung thư Singapore (2024) trên 50.000 người châu Á cho thấy nguy cơ ung thư tăng gấp đôi mỗi 10 năm tuổi từ 40-70 tuổi. Tuy nhiên, việc duy trì lối sống lành mạnh có thể "làm chậm đồng hồ sinh học" 5-10 năm.
Nhóm Nguyên Nhân Ngoại Sinh - Môi Trường Và Lối Sống
Thuốc Lá - "Sát Thủ" Số Một Gây Ung Thư

Thuốc lá gây ảnh hướng tới cả người hút và người bị động
Thuốc lá chứa hơn 70 chất gây ung thư được WHO xác nhận, bao gồm benzopyrene, nitrosamine, aromatic amine, và cadmium. Bệnh ung thư xảy ra là do tác động tích lũy của các chất độc này trong nhiều năm.
Thống kê đáng báo động: 85% ca ung thư phổi, 50% ca ung thư bàng quang, 30% ca ung thư tuyến tụy, và 22% ca ung thư đại trực tràng có liên quan đến hút thuốc. Tại Việt Nam, 23% nam giới và 1.2% phụ nữ hút thuốc thường xuyên, góp phần vào 25.000 ca tử vong do ung thư phổi mỗi năm.
Thuốc lá thụ động nguy hiểm không kém: Khói thuốc thải ra có nồng độ chất độc cao gấp 2-3 lần khói hít vào. Vợ/chồng của người hút thuốc có nguy cơ ung thư phổi tăng 20-30%. Trẻ em tiếp xúc khói thuốc có nguy cơ ung thư máu tăng 15%.
Timeline phục hồi sau khi bỏ thuốc rất khích lệ:
-
20 phút: Nhịp tim và huyết áp giảm
-
12 giờ: Nồng độ CO trong máu bình thường
-
2 tuần: Lưu thông máu cải thiện
-
1 tháng: Chức năng phổi cải thiện 30%
-
1 năm: Nguy cơ bệnh tim giảm 50%
-
5 năm: Nguy cơ ung thư phổi giảm 50%
-
10 năm: Nguy cơ ung thư phổi bằng người không hút thuốc
Nghiên cứu của Viện Tim mạch Quốc gia Việt Nam (2024) cho thấy việc bỏ thuốc kết hợp tư vấn tâm lý có tỷ lệ thành công 35-45%, cao hơn 2-3 lần so với bỏ thuốc tự nhiên.
Ô Nhiễm Môi Trường - Mối Đe Dọa Vô Hình
Ô nhiễm không khí đã được WHO phân loại là chất gây ung thư nhóm 1. Tại TP.HCM và Hà Nội, nồng độ bụi mịn PM2.5 thường xuyên vượt ngưỡng WHO 2-3 lần.
Bụi mịn PM2.5 và PM10: Các hạt nhỏ hơn 2.5 micromet có thể xâm nhập sâu vào phế nang, gây viêm mãn tính và biến đổi DNA. Nghiên cứu của Viện Môi trường và Y tế Việt Nam (2023) cho thấy cứ tăng 10 μg/m³ PM2.5 làm tăng nguy cơ ung thư phổi 9%.
Asbestos - "kẻ giết người thầm lặng": Nhiều công trình cũ tại Việt Nam vẫn sử dụng vật liệu chứa asbestos. Sợi asbestos có thể tồn tại trong phổi 20-40 năm, gây u trung biểu mô màng phổi (mesothelioma) với tỷ lệ tử vong gần 100%.
Radon tự nhiên: Khí phóng xạ từ đất đá có thể tích lũy trong nhà, đặc biệt ở tầng hầm. Tại vùng núi Việt Nam, nồng độ radon có thể vượt ngưỡng an toàn 150 Bq/m³. Radon là nguyên nhân thứ hai gây ung thư phổi sau thuốc lá.
Cách bảo vệ trong môi trường ô nhiễm:
-
Sử dụng máy lọc không khí có HEPA filter tại nhà
-
Đeo khẩu trang N95 khi ra đường trong ngày ô nhiễm nặng
-
Tăng cường thực phẩm giàu chất chống oxy hóa
-
Kiểm tra nồng độ radon trong nhà mỗi 2-3 năm
-
Sử dụng cây xanh trong nhà (cây trầu bà, cây kim tiền)
Chế độ Ăn Uống - Khi Thức Ăn Trở Thành Nguy Cơ
Chế độ ăn uống góp phần vào 20-25% các ca ung thư. Bệnh ung thư xảy ra là do tích lũy các chất có hại từ thực phẩm qua nhiều năm.
Thịt chế biến sẵn - Nhóm 1 chất gây ung thư: WHO xếp thịt chế biến sẵn (xúc xích, thịt hun khói, thịt muối) vào nhóm 1 chất gây ung thư. Ăn 50g thịt chế biến/ngày tăng nguy cơ ung thư đại trực tràng 18%. Nitrate/nitrite trong thịt chế biến chuyển thành nitrosamine gây ung thư trong dạ dày.
Aflatoxin - độc tố từ nấm mốc: Đậu phộng, ngô, gạo bảo quản kém có thể nhiễm nấm Aspergillus sản sinh aflatoxin B1 - chất gây ung thư gan mạnh nhất. Tại miền Nam Việt Nam, 15-20% mẫu đậu phộng có nồng độ aflatoxin vượt ngưỡng cho phép.
Thực phẩm nướng, hun khói: Nhiệt độ cao tạo PAH (Polycyclic Aromatic Hydrocarbons) và HCA (Heterocyclic Amines) gây ung thư. Thịt nướng than, cá nướng, bánh mì nướng cháy chứa benzopyrene cao.
Thực phẩm lên men không đúng cách: Dưa muối, măng muối, tôm paste lên men không đúng quy trình có thể chứa nitrosamine gây ung thư dạ dày. Tỷ lệ ung thư dạ dày ở miền Bắc cao hơn miền Nam có liên quan đến thói quen ăn thực phẩm lên men.
Thực phẩm chống ung thư được khoa học chứng minh:
-
Cruciferous vegetables (súp lơ, cải bắp): chứa glucosinolate chống ung thư
-
Quả mọng (blueberry, strawberry): anthocyanin chống oxy hóa mạnh
-
Cà chua: lycopene giảm nguy cơ ung thư tuyến tiền liệt 35%
-
Trà xanh: catechin EGCG ức chế tăng sinh tế bào ung thư
-
Nghệ: curcumin có tác dụng chống viêm và chống ung thư
Nhóm Nguyên Nhân Sinh Học - Vi Khuẩn, Virus, Ký Sinh Trùng
Virus Ung Thư - Từ HPV Đến Hepatitis
15-20% ca ung thư toàn cầu có liên quan đến nhiễm trùng. Bệnh ung thư xảy ra là do virus, vi khuẩn, hoặc ký sinh trùng gây viêm mãn tính và biến đổi tế bào.
HPV (Human Papillomavirus): Hơn 99% ca ung thư cổ tử cung do HPV type 16, 18, 31, 33, 45 gây ra. Tại Việt Nam, tỷ lệ nhiễm HPV ở phụ nữ hoạt động tình dục là 6-8%. HPV cũng gây 90% ung thư hậu môn, 70% ung thư âm đạo/vulva, và 60% ung thư đầu cổ.
Chương trình tiêm vắc-xin HPV tại Australia từ 2007 đã giảm 77% nhiễm HPV type 16/18 ở phụ nữ dưới 21 tuổi. WHO dự đoán có thể loại bỏ hoàn toàn ung thư cổ tử cung vào 2030 nhờ vắc-xin và tầm soát.
Hepatitis B và C: Việt Nam thuộc vùng dịch tễ cao HBV với 8-10% dân số mang virus. 70-80% ca ung thư gan có liên quan HBV/HCV. Virus viêm gan B tích hợp vào DNA tế bào gan, gây xơ hóa và ung thư sau 20-30 năm.
Chương trình tiêm vắc-xin HBV sơ sinh tại Việt Nam từ 1997 đã giảm tỷ lệ mang virus xuống 1-2% ở trẻ dưới 5 tuổi. Điều trị kháng virus HCV hiện đại có tỷ lệ khỏi 95-98%, giảm đáng kể nguy cơ ung thư gan.
EBV (Epstein-Barr Virus): 95% dân số thế giới nhiễm EBV, nhưng chỉ một số ít phát triển ung thư. EBV gây 95% ung thư vòm họng (nasopharyngeal carcinoma) - loại ung thư phổ biến ở người châu Á. Yếu tố di truyền HLA-A2, A11 và thói quen ăn cá muối từ nhỏ làm tăng nguy cơ.
Vi Khuẩn H.pylori Và Ung Thư Dạ Dày
Helicobacter pylori được phát hiện năm 1982 bởi Barry Marshall và Robin Warren, giành giải Nobel Y học 2005. Đây là vi khuẩn duy nhất được xác định gây ung thư ở người.
Cơ chế gây ung thư: H.pylori sống trong dịch vị dạ dày, tiết enzyme urease phá vỡ lớp niêm mạc bảo vệ. Viêm mãn tính kéo dài gây loét, teo niêm mạc, sản sinh nitric oxide và gốc tự do làm tổn thương DNA. 90% ca ung thư dạ dày có nhiễm H.pylori.
Tình hình tại Việt Nam: 70-75% dân số Việt Nam nhiễm H.pylori, tỷ lệ cao nhất thế giới. Điều kiện vệ sinh môi trường, thói quen ăn chung, nước uống không sạch là nguyên nhân chính. Miền Bắc có tỷ lệ nhiễm cao hơn miền Nam (80% vs 65%).
Triệu chứng cần lưu ý: Đau thượng vị sau ăn, đầy hơi, ợ nóng, buồn nôn kéo dài. Nhiều người nhiễm H.pylori không có triệu chứng nhưng vẫn có nguy cơ ung thư.
Chẩn đoán và điều trị: Xét nghiệm máu tìm kháng thể, test thở C14-urea, nội soi sinh thiết. Phác đồ điều trị tiêu chuẩn 3 thuốc (PPI + 2 kháng sinh) trong 14 ngày có tỷ lệ thành công 85-90%. Phác đồ 4 thuốc với bismuth có hiệu quả cao hơn khi kháng thuốc.
Nghiên cứu của Bệnh viện Bạch Mai (2024) cho thấy điều trị diệt H.pylori giảm 73% nguy cơ ung thư dạ dày ở người có tổn thương tiền ung thư.
Ký Sinh Trùng Và Ung Thư Hiếm
Schistosoma haematobium: Ký sinh trùng này gây ung thư biểu mô tế bào bìn bàng quang. Chủ yếu ở châu Phi, nhưng Việt Nam có một số ca nhập cảnh. Trứng ký sinh trùng trong thành bàng quang gây viêm mãn tính 20-30 năm.
Clonorchis sinensis (sán lá nhỏ): Phổ biến ở miền Bắc Việt Nam do ăn cá nước ngọt sống. Sán trưởng thành sống trong đường mật, gây viêm mãn tính dẫn đến ung thư đường mật trong gan (cholangiocarcinoma).
Tỷ lệ nhiễm Clonorchis ở một số tỉnh miền Bắc lên tới 15-20% dân số. Triệu chứng: đau hạ sườn phải, vàng da, sốt nhẹ. Điều trị bằng praziquantel có hiệu quả 95%.
Yếu Tố Lối Sống Hiện Đại - Nguy Cơ Mới Nổi
Béo Phì - Dịch Bệnh Thế Kỷ 21 Và Nguy Cơ Ung Thư
Béo phì được WHO công nhận là dịch bệnh toàn cầu, ảnh hưởng đến 650 triệu người trưởng thành. Bệnh ung thư xảy ra là do béo phì thông qua nhiều cơ chế phức tạp.
13 loại ung thư liên quan béo phì (WHO 2025):
1. Ung thư vú (sau mãn kinh) - tăng 12% với BMI >30
2. Ung thư đại trực tràng - tăng 30% ở nam, 12% ở nữ
3. Ung thư nội mạc tử cung - tăng 50% với béo phì độ I
4. Ung thư thận - tăng 30% với BMI >35
5. Ung thư tuyến tụy - tăng 12% mỗi 5 kg/m² BMI
6. Ung thư gan - tăng 17% ở nam béo phì
7. Ung thư túi mật - tăng 70% ở phụ nữ béo phì
8. Ung thư buồng trứng - tăng 13% với BMI >30
9. Ung thư tuyến giáp - tăng 33% với béo phì nặng
10. U lympho Hodgkin - tăng 20% ở thanh thiếu niên béo phì
11. U đa u tủy (multiple myeloma) - tăng 11% mỗi 5 kg/m²
12. Ung thư thực quản - tăng 45% typ adenocarcinoma
13. Ung thư não (meningioma) - tăng 54% với béo phì nặng
Cơ chế sinh bệnh: Mô mỡ không chỉ tích trữ năng lượng mà còn là cơ quan nội tiết tích cực. Béo phì gây:
-
Viêm mãn tính: adipokine, TNF-α, IL-6 tạo môi trường thuận lợi cho ung thư
-
Insulin kháng: tăng insulin và IGF-1 kích thích tăng sinh tế bào
-
Thay đổi hormone: aromatase trong mô mỡ chuyển androgen thành estrogen
-
Thiếu oxy mô: HIF-1α kích hoạt gen thúc đẩy ung thư
Nghiên cứu Prospective Studies Collaboration với 5 triệu người (2024) cho thấy cứ tăng 5 kg/m² BMI làm tăng 9% nguy cơ ung thư nói chung, 25% ung thư nội mạc tử cung, và 37% ung thư túi mật.
Chiến lược giảm cân bền vững: Nghiên cứu Look AHEAD với 5.145 người tiểu đường type 2 cho thấy giảm 10% trọng lượng cơ thể giảm 16% nguy cơ ung thư liên quan béo phì. Chế độ Mediterranean Diet kết hợp tập luyện 150 phút/tuần có hiệu quả tốt nhất.
Stress Mãn Tính - "Kẻ Thù Thầm Lặng"
Stress mãn tính ảnh hưởng đến hệ miễn dịch và nội tiết tố, tạo điều kiện thuận lợi cho ung thư phát triển. Cortisol cao kéo dài ức chế lymphocyte T và NK cell - những "chiến binh" chống ung thư của cơ thể.
Stress và đường ruột-não-miễn dịch: Hệ trục đường ruột-não-miễn dịch kết nối chặt chẽ. Stress thay đổi vi sinh đường ruột, giảm Lactobacillus và Bifidobacterium có lợi, tăng vi khuẩn có hại. Dysbiosis làm tăng viêm toàn thân và nguy cơ ung thư đại trực tràng.
Nghiên cứu của Viện Ung thư Dana-Farber với 116.000 phụ nữ (2023) cho thấy stress nghề nghiệp cao (job strain) tăng 21% nguy cơ ung thư ruột già. Stress liên quan mất mát người thân tăng 37% nguy cơ ung thư trong 6 tháng đầu.
Kỹ thuật giảm stress hiệu quả:
-
Mindfulness meditation: 8 tuần luyện tập giảm 23% cortisol
-
Yoga: kết hợp thở, động tác, thiền giảm stress và tăng cường miễn dịch
-
Tai chi: "meditation in motion" phù hợp người cao tuổi
-
Progressive muscle relaxation: giãn cơ từng nhóm từ chân lên đầu
-
Cognitive-behavioral therapy: thay đổi suy nghĩ tiêu cực
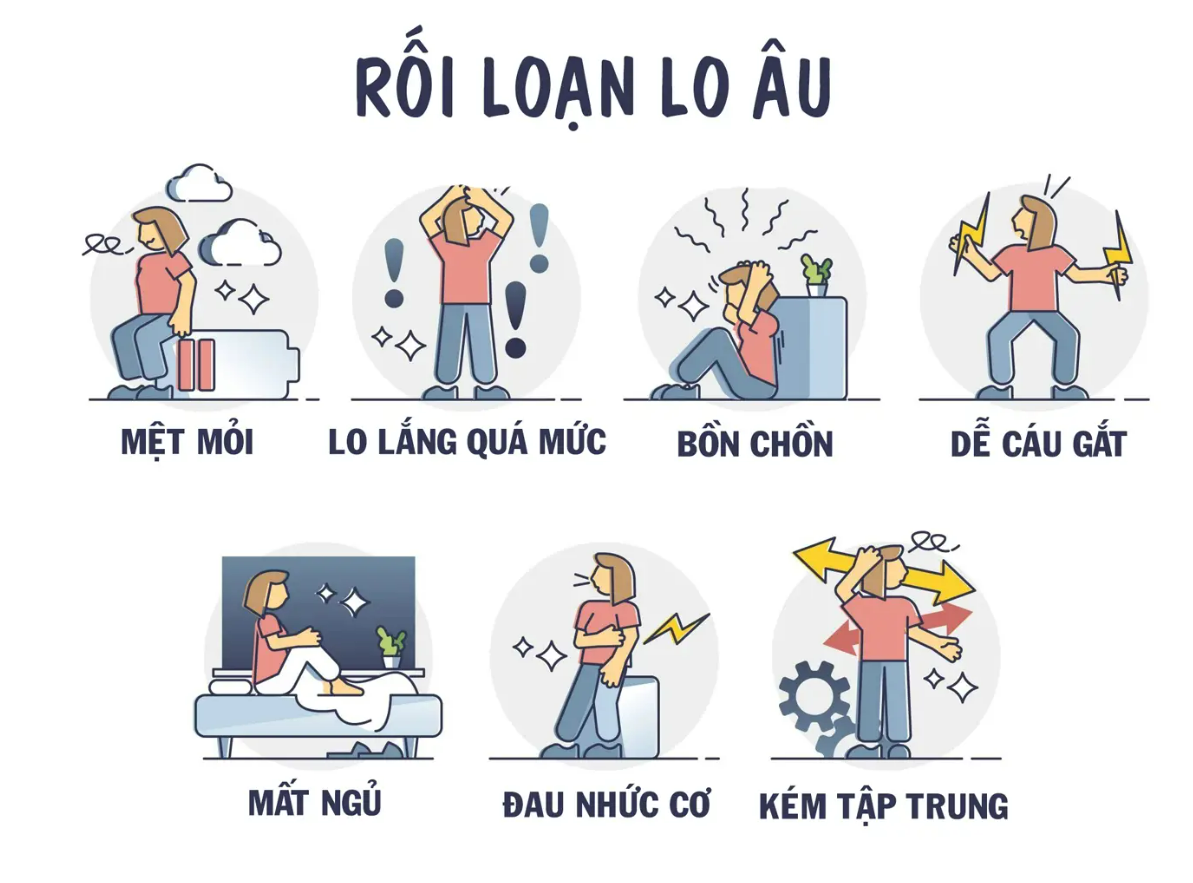
Tại Phòng Khám Đa Khoa Công Nghệ Cao Sài Gòn Medik, chúng tôi có chương trình quản lý stress tích hợp với khám tổng quát, giúp bệnh nhân kiểm soát yếu tố nguy cơ này một cách khoa học.
Thiếu Vận Động - Lối Sống "Sedentary"
Thiếu vận động là nguyên nhân gây 30% ung thư đại trực tràng, 20% ung thư vú, và 25% ung thư nội mạc tử cung. Ngồi quá 6 giờ/ngày tăng 19% nguy cơ tử vong do ung thư.
Cơ chế bảo vệ của vận động:
-
Tăng cường miễn dịch: NK cell, macrophage hoạt động tích cực hơn
-
Giảm hormone estrogen, insulin, IGF-1
-
Tăng tốc độ di chuyển thức ăn qua ruột, giảm tiếp xúc chất độc hại
-
Chống oxy hóa: tăng SOD, catalase, glutathione peroxidase
-
Giảm viêm: IL-6, TNF-α, CRP giảm sau tập luyện
WHO khuyến nghị tối thiểu 150 phút vận động vừa phải/tuần hoặc 75 phút vận động mạnh/tuần. Nghiên cứu của American Cancer Society với 1.4 triệu người (2024) cho thấy 26 loại ung thư có thể giảm nguy cơ nhờ vận động thể thao.
Bài tập phòng ngừa ung thư hiệu quả:
-
Đi bộ nhanh 30 phút/ngày: giảm 24% nguy cơ ung thư ruột già
-
Chạy bộ 2.5 giờ/tuần: giảm 40% nguy cơ ung thư vú
-
Bơi lội: vận động toàn thân, phù hợp mọi lứa tuổi
-
Tập tạ 2-3 lần/tuần: tăng cường cơ bắp, cải thiện chuyển hóa
-
Yoga: kết hợp thể lực và tinh thần
Nhận Biết Sớm Và Tầm Soát - Từ Lý Thuyết Đến Thực Hành
Dấu Hiệu Cảnh Báo Theo Từng Loại Ung Thư
Nhận biết sớm các dấu hiệu ung thư là chìa khóa cứu sống. Quy tắc CAUTION của American Cancer Society tóm tắt 7 triệu chứng cảnh báo:
C - Change in bowel or bladder habits: Thay đổi thói quen đại tiện (táo bón/tiêu chảy kéo dài), tiểu tiện (tiểu đêm nhiều, tiểu máu, tiểu khó)
A - A sore that does not heal: Vết loét không lành (miệng, da, âm đạo)
U - Unusual bleeding or discharge: Chảy máu bất thường (ho ra máu, tiêu chảy máu, tiết dịch âm đạo)
T - Thickening or lump: U cục ở vú, cổ, nách, háng
I - Indigestion or difficulty swallowing: Khó nuốt, khó tiêu kéo dài
O - Obvious change in wart or mole: Nốt ruồi thay đổi màu sắc, kích thước
N - Nagging cough or hoarseness: Ho kéo dài, khàn tiếng không rõ nguyên nhân
Dấu hiệu ung thư phổi: Ho kéo dài >3 tuần, ho ra máu, khó thở tăng dần, đau ngực, sụt cân không rõ nguyên nhân, mệt mỏi, viêm phổi tái phát.
Dấu hiệu ung thư vú: U cục cứng, không di động, da vú thay đổi (sần sùi như vỏ cam, đỏ, loét), núm vú tiết dịch máu, núm vú thụt vào, đau vú một bên kéo dài.
Dấu hiệu ung thư đại trực tràng: Thay đổi thói quen đại tiện >6 tuần, phân có máu/nhầy, đau bụng dưới, cảm giác đại tiện không hết, sụt cân, thiếu máu.
Red flag symptoms cần khám ngay: Sụt cân >5kg trong 1 tháng không rõ nguyên nhân, sốt kéo dài, đau đầu với buồn nôn và thay đổi thị giác, khối u to nhanh, chảy máu bất thường nhiều.
Lộ Trình Tầm Soát Khoa Học Theo Độ Tuổi
20-30 tuổi - Giai đoạn phòng ngừa:
-
Tự khám vú hàng tháng (sau kinh nguyệt 7-10 ngày)
-
PAP smear mỗi 3 năm (sau 21 tuổi hoặc hoạt động tình dục)
-
HPV test kết hợp PAP smear từ 30 tuổi
-
Khám da toàn thân nếu có nhiều nốt ruồi
40-50 tuổi - Giai đoạn tầm soát tích cực:
-
Mammography mỗi 1-2 năm từ 40 tuổi (hoặc 50 tuổi theo WHO)
-
Nội soi đại trực tràng từ 45 tuổi (giảm từ 50 tuổi do xu hướng ung thư trẻ hóa)
-
PSA cho nam giới từ 50 tuổi (45 tuổi nếu có yếu tố nguy cơ)
-
X-quang ngực hàng năm với người có yếu tố nguy cơ cao
50+ tuổi - Giai đoạn tầm soát toàn diện:
-
CT scan liều thấp phổi hàng năm với người hút thuốc >30 pack-year
-
Nội soi dạ dày mỗi 2-3 năm ở vùng dịch tễ ung thư dạ dày cao
-
Siêu âm gan mỗi 6 tháng với người viêm gan B/C mãn tính
-
CA125 + siêu âm buồng trứng cho phụ nữ có yếu tố nguy cơ
Tần suất tầm soát tối ưu: Nghiên cứu modeling của Harvard (2024) cho thấy tầm soát quá thường xuyên gây thừa chẩn đoán, nhưng quá thưa thớt bỏ sót giai đoạn sớm. Khoảng cách tối ưu phụ thuộc độ tuổi, yếu tố nguy cơ cá nhân, và loại xét nghiệm.
Chọn Dịch Vụ Tầm Soát Chất Lượng
Tiêu chí chọn cơ sở y tế uy tín:
-
Có chứng nhận chất lượng ISO 15189 (phòng xét nghiệm y khoa)
-
Đội ngũ bác sĩ có chứng chỉ chuyên khoa ung thư, chẩn đoán hình ảnh
-
Tham gia chương trình đảm bảo chất lượng quốc gia
-
Có hệ thống quản lý chất lượng mẫu vật nghiêm ngặt
-
Thời gian báo cáo kết quả hợp lý (không quá nhanh hoặc quá chậm)
Công nghệ và thiết bị hiện đại:
-
Máy mammography kỹ thuật số (digital) hoặc tomosynthesis 3D
-
CT 64 dãy trở lên với khả năng tái tạo hình ảnh chất lượng cao
-
MRI 1.5T hoặc 3T với coil chuyên dụng
-
Nội soi NBI (Narrow Band Imaging) phát hiện tổn thương sớm
-
Xét nghiệm sinh học phân tử (PCR, FISH, NGS)
Tại Phòng Khám Đa Khoa Công Nghệ Cao Sài Gòn Medik, chúng tôi đầu tư hệ thống thiết bị hiện đại tiêu chuẩn quốc tế, đội ngũ chuyên gia có kinh nghiệm từ các bệnh viện hàng đầu như Chợ Rẫy, Quân y 175. Chúng tôi cam kết cung cấp dịch vụ tầm soát ung thư chất lượng cao với chi phí hợp lý.
Tư vấn miễn phí lộ trình tầm soát phù hợp: Mỗi cá nhân có yếu tố nguy cơ khác nhau, cần lộ trình tầm soát cá thể hóa. Liên hệ hotline 1900 5175 để được tư vấn miễn phí về chương trình tầm soát phù hợp với độ tuổi và tình trạng sức khỏe của bạn.
Kết Luận Và Hành Động - Từ Hiểu Biết Đến Thay Đổi
Tóm Tắt 13 Nguyên Nhân Và Mức Độ Kiểm Soát
Bệnh ung thư xảy ra là do sự kết hợp của nhiều yếu tố, trong đó 70% có thể kiểm soát được thông qua thay đổi lối sống và môi trường:
Yếu tố kiểm soát được (70%):
-
Thuốc lá và chất gây nghiện (25-30%) → Có thể loại bỏ hoàn toàn
-
Chế độ ăn uống không lành mạnh (20-25%) → Có thể cải thiện 80-90%
-
Nhiễm trùng (virus, vi khuẩn) (15-20%) → Có thể phòng ngừa bằng vắc-xin, điều trị
-
Béo phì và thiếu vận động (10-15%) → Có thể kiểm soát thông qua lối sống
-
Ô nhiễm môi trường (10-15%) → Có thể giảm thiểu tác động
-
Stress mãn tính và yếu tố tâm lý (5-8%) → Có thể quản lý hiệu quả
Yếu tố không kiểm soát được (30%):
-
Tuổi tác và lão hóa (15-20%) → Không thể thay đổi nhưng có thể làm chậm
-
Di truyền (5-10%) → Không thể thay đổi nhưng có thể phòng ngừa
-
Hormone nội tiết tố (5-8%) → Một phần có thể điều chỉnh
Tỷ lệ giảm nguy cơ với thay đổi lối sống: Nghiên cứu EPIC với 500.000 người châu Âu cho thấy tuân thủ 5 yếu tố lối sống lành mạnh (không hút thuốc, BMI bình thường, vận động đều đặn, chế độ ăn lành mạnh, uống rượu ít) giảm 36% nguy cơ ung thư nói chung và 40% nguy cơ tử vong do ung thư.
Lộ Trình Hành Động 30-60-90 Ngày
30 ngày đầu - Đánh giá và loại bỏ nguy cơ tức thời:
-
Đánh giá risk factors cá nhân bằng công cụ Harvard Cancer Risk Assessment
-
Bỏ thuốc lá hoàn toàn (sử dụng nicotine replacement therapy nếu cần)
-
Loại bỏ thực phẩm chế biến sẵn, thịt hun khói từ chế độ ăn
-
Cải thiện môi trường sống (máy lọc không khí, kiểm tra radon)
-
Đăng ký khám tổng quát cơ bản
60 ngày - Xây dựng lối sống lành mạnh:
-
Áp dụng chế độ ăn Mediterranean Diet với >5 khẩu phần rau quả/ngày
-
Bắt đầu chương trình vận động 150 phút/tuần (đi bộ, bơi lội, yoga)
-
Kiểm soát cân nặng (mục tiêu giảm 0.5-1 kg/tuần nếu thừa cân)
-
Học kỹ thuật quản lý stress (meditation, mindfulness)
-
Hoàn thiện vắc-xin (HPV, Hepatitis B)
90 ngày - Tầm soát và theo dõi dài hạn:
-
Thực hiện bộ tầm soát phù hợp độ tuổi (mammography, colonoscopy, PAP smear)
-
Xét nghiệm chuyên sâu nếu có yếu tố nguy cơ cao (BRCA gene, tumor marker)
-
Xây dựng network hỗ trợ (gia đình, bạn bè, cộng đồng)
-
Tham gia hoạt động giáo dục sức khỏe cộng đồng
-
Lập kế hoạch theo dõi sức khỏe dài hạn
Tracking tools hữu ích: MyFitnessPal (theo dõi dinh dưỡng), Fitbit/Apple Watch (hoạt động thể chất), Headspace (meditation), 7 Minute Workout (tập luyện), Smoke Free (bỏ thuốc).
Lời Khuyên Từ Chuyên Gia
BS.CKII Nguyễn Văn Hùng - Giám đốc Trung tâm Ung bướu, Bệnh viện Chợ Rẫy chia sẻ: "Sau 25 năm điều trị ung thư, tôi nhận thấy phòng ngừa luôn hiệu quả hơn điều trị. 80% bệnh nhân đến khám ở giai đoạn muộn, trong khi nếu phát hiện sớm, tỷ lệ khỏi bệnh có thể lên tới 90%. Thay đổi lối sống không chỉ là khuyến nghị mà là 'thuốc' mạnh nhất chống ung thư."
Success story: Chị Lan (45 tuổi, TP.HCM) có tiền sử gia đình ung thư vú (mẹ và em gái). Sau khi tham gia chương trình tư vấn di truyền học, chị thực hiện xét nghiệm BRCA (âm tính), nhưng vẫn tuân thủ nghiêm ngặt lối sống lành mạnh: tập yoga đều đặn, chế độ ăn chống ung thư, tầm soát mammography hàng năm. 5 năm theo dõi, chị vẫn khỏe mạnh và trở thành đại sứ của chương trình phòng chống ung thư cộng đồng.
Your health, your choice - Sức khỏe là quyền chọn của bạn: Mỗi quyết định hàng ngày - từ bữa ăn, hoạt động thể chất, đến cách quản lý stress - đều ảnh hưởng đến nguy cơ ung thư. Bạn không thể kiểm soát gen di truyền hay tuổi tác, nhưng hoàn toàn có thể chọn cách sống lành mạnh để bảo vệ bản thân.

Đặt lịch tư vấn với chuyên gia: Phòng Khám Đa Khoa Công Nghệ Cao Sài Gòn Medik có đội ngũ chuyên gia ung thư giàu kinh nghiệm, sẵn sàng tư vấn lộ trình phòng ngừa và tầm soát phù hợp với từng cá nhân. Liên hệ hotline 1900 5175 hoặc truy cập website saigonmedik.com để đăng ký tư vấn. Địa chỉ: 61 Vườn Lài, Phường An Phú Đông, Quận 12, TP.HCM.
Hãy nhớ, bệnh ung thư xảy ra là do nhiều yếu tố, nhưng phòng ngừa luôn nằm trong tay chúng ta. Hãy bắt đầu từ hôm nay để bảo vệ bản thân và người thân yêu khỏi căn bệnh này.